Un nuevo estudio demuestra que la mayoría de los pacientes con cáncer de la sangre se benefician de una dosis adicional de la vacuna contra la COVID-19
Los tratamientos inmunosupresores, un componente esencial de gran parte de la atención médica para el cáncer de los pacientes, pueden disminuir la respuesta inmunitaria de la vacuna
Rye Brook, N.Y., 13 de septiembre de 2021 – Más de uno de cada dos pacientes con cánceres de la sangre de células B produjeron anticuerpos con la tercera dosis de la vacuna contra la COVID-19 a pesar de no tener anticuerpos detectables después de las primeras dos dosis, según un nuevo estudio de la Sociedad de Lucha contra la Leucemia y el Linfoma (LLS, por sus siglas en inglés) (en inglés). El estudio también demostró que los pacientes que tuvieron anticuerpos detectables después de las primeras dos dosis de la vacuna tuvieron niveles más altos después de la tercera dosis. El estudio se publicó esta semana en la revista Cancer Cell (consulte el estudio completo y las tablas [en inglés]).
“La dosis adicional de la vacuna contra la COVID-19 parece mejorar la respuesta inmunitaria en muchas personas con cáncer de la sangre, una de las muchas afecciones que pueden inhibir el sistema inmunitario de una persona”, dijo la Dra. Gwen Nichols, directora médica general de LLS. “Sin embargo, si bien la vacunación protege a la mayoría de los pacientes con cáncer de la sangre, algunos no tendrán una respuesta de anticuerpos completa, incluso con esta dosis adicional”.
Vacúnese y continúe tomando precauciones preventivas
LLS recomienda que los pacientes con cáncer de la sangre que recibieron dos dosis de la vacuna de Moderna o Pfizer de tipo ARNm reciban una dosis adicional según la recomendación de los Centros para el Control y Prevención de Enfermedades (CDC, por sus siglas en inglés) para las personas con sistemas inmunitarios inmunocomprometidos de forma moderada a grave. Los CDC afirmaron que habrá una recomendación adicional para los pacientes que recibieron la vacuna contra la COVID-19 Janssen de Johnson & Johnson. Hasta que eso ocurra, los pacientes que recibieron la vacuna de J&J o cualquier otra vacuna que no sea de tipo ARNm deberían considerar recibir una dosis adicional y hablar con su profesional médico encargado de su atención.
LLS también recomienda que todos los pacientes con cáncer de la sangre continúen tomando precauciones adicionales, como llevar mascarilla y cumplir con el distanciamiento social para evitar infectarse. Según los datos previos a las vacunas, los pacientes con cáncer de la sangre tienden a tener infecciones por el virus de la COVID-19 más largas y graves en comparación con las personas sanas, y eso incluye tener tasas de mortalidad significativamente más altas.
El estudio aporta información sobre el efecto de los tratamientos inmunosupresores
en la respuesta inmunitaria
El tratamiento con el anticuerpo rituximab en los 6 a 12 meses previos a la vacunación se asoció a una falla para producir anticuerpos detectables contra la COVID-19, incluso después de una tercera dosis de las vacunas de tipo ARNm. Además, algunos pacientes con inhibidores de la tirosina cinasa de Bruton (BTK, por sus siglas en inglés) tampoco pueden producir anticuerpos detectables contra la COVID-19, aunque los resultados individuales en los pacientes con inhibidores de la BTK fueron más variables.
Las recomendaciones actuales para el tratamiento del cáncer no indican pausar estos tratamientos ni retrasar la vacunación contra la COVID-19 en los pacientes con cáncer de la sangre. La mejor opción para los pacientes con cáncer de la sangre es consultar a su equipo de profesionales médicos encargados de su atención y vacunarse y continuar practicando otros procedimientos importantes de prevención de la infección recomendados por los CDC.
Rituximab, que disminuyó de forma uniforme la respuesta inmunitaria en este estudio, también se usa para tratar pacientes con enfermedades reumáticas, incluida la artritis reumatoide (AR) y el lupus. Los estudios en pacientes con AR tratada con rituximab y en pacientes con lupus también demostraron índices bajos de seroconversión después de las primeras dos dosis de las vacunas contra la COVID-19 de tipo ARNm.
Según el Dr. Jeffrey Curtis, presidente de la Comisión de Recomendaciones sobre la Vacuna contra la COVID del Colegio Estadounidense de Reumatología (ACR, por sus siglas en inglés), “los pacientes que reciben rituximab para tratar afecciones reumatológicas deberían hablar con su profesional médico encargado de su atención sobre el momento adecuado para vacunarse en relación con la administración de rituximab. Como lo demostró este estudio de LLS y otros estudios de reumatología, los pacientes que reciben rituximab pueden tener un riesgo especialmente alto de no tener una respuesta de anticuerpos después de la vacunación contra la COVID y después de otras vacunas. Es por eso que la Comisión del ACR sugirió que optimizar el momento de vacunación para los pacientes de reumatología que reciben rituximab puede generar una mejor respuesta a la vacunación primaria y a la administración complementaria (refuerzo)”.
Un estudio actual amplía los hallazgos previos del Registro Nacional de Pacientes de LLS
Un estudio anterior de más de 1,400 pacientes con cáncer de la sangre inscritos en el Registro Nacional de Pacientes de LLS reportó que aproximadamente uno de cada cuatro no puede producir anticuerpos detectables después de dos dosis de las vacunas contra la COVID-19 de tipo ARNm de Moderna o Pfizer. Sin embargo, estos índices varían según el tipo de cáncer, y los pacientes con linfoma no hodgkiniano (NHL, por sus siglas en inglés) y leucemia linfocítica crónica (CLL, por sus siglas en inglés), tienen menos probabilidades de tener anticuerpos detectables.
Los pacientes con estas formas de cáncer tienen una menor respuesta a la vacuna porque el NHL y la CLL pueden agotar las células B del cuerpo. El cuerpo necesita células B sanas para combatir las infecciones y para tener una respuesta de anticuerpos contra las vacunas.
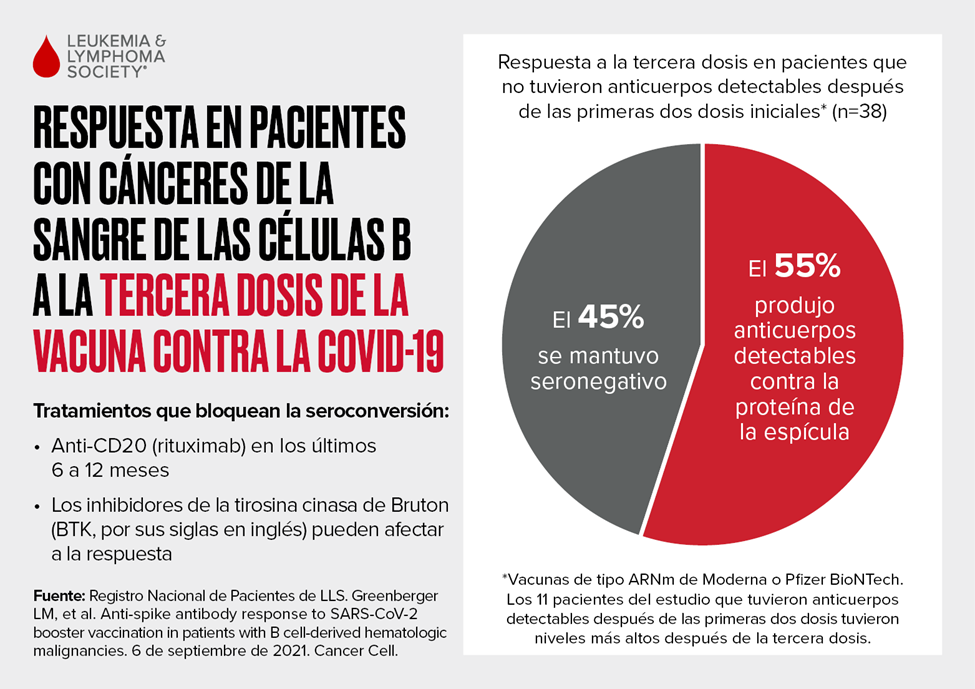
De los 38 pacientes con neoplasias malignas derivadas de las células B (la mayoría tenían NHL o CLL) en este último estudio que fueron seronegativos después de las dos dosis de la vacuna, 21 pacientes o el 55 % tuvo anticuerpos detectables después de la tercera dosis, mientras que 17 pacientes (45 %) permanecieron seronegativos (Figura a continuación). Los 11 pacientes del estudio que tuvieron anticuerpos detectables después de las primeras dos dosis tuvieron niveles más altos de anticuerpos después de la tercera dosis. Incluso en esta población difícil de inmunizar, el estudio muestra
que la mayoría (32 de 49, 65 %) tiene anticuerpos detectables.
“Los niveles de anticuerpos en nuestro estudio variaron desde 2.2 a más de 2,500”, afirma Lee Greenberger Ph.D., director científico general de LLS. “Los anticuerpos nos dicen que un paciente respondió a la vacunación, y es un hallazgo positivo, pero los expertos en vacunas aún están trabajando para determinar exactamente qué nivel de anticuerpos se necesita para proteger contra la infección por el virus de la COVID-19 o contra sus peores consecuencias”.
Greenberger también dice que los anticuerpos solo son una parte de la historia. Él y sus colegas, incluido el Dr. Larry Saltzman, director ejecutivo de investigación de LLS, están trabajando en otro estudio que evalúa la respuesta de las células T de los pacientes con cáncer de la sangre a las vacunas. Las células T del sistema inmunitario son sensibilizadas por la vacunación para crear “células agresoras”, que son la primera línea de defensa contra las infecciones como la COVID-19. También están analizando los datos de los anticuerpos de cientos de pacientes adicionales que recibieron una tercera dosis de la vacuna. Se espera que se publiquen los resultados de las células T y una actualización del estudio actual más adelante este año.
Según estos resultados y el estudio previo de LLS, LLS estima que al menos 100,000 pacientes con cáncer de la sangre en los Estados Unidos no tendrán anticuerpos detectables después de las tres dosis de las vacunas de tipo ARNm.
Para obtener más información, consulte nuestra Página de recursos sobre la COVID-19.
Para obtener más información, consulte nuestra Página de recursos sobre la COVID-19.
Acerca del Registro Nacional de Pacientes de LLS
El Registro Nacional de Pacientes de LLS, un proyecto de Michael J. Garil Patient Data Collective, se creó para honrar la memoria de Michael Garil, a quien le diagnosticaron leucemia linfoblástica aguda en 1974 cuando tenía siete años. Sus padres, Ethel y Bernard Garil han apoyado con generosidad la creación del Registro Nacional de Pacientes de LLS para reunir información vital de un gran grupo de personas afectadas por los cánceres de la sangre. El ensayo se realizó con la revisión de una Junta de Revisión Institucional (IRB, por sus siglas en inglés) y el consentimiento electrónico de los pacientes. Los datos se desidentificaron antes de ser analizados para conocer los resultados de la vacuna y todos los registros de los pacientes se mantienen de forma estrictamente confidencial.
Unirse al Registro Nacional de Pacientes de LLS hoy en día es seguro y fácil. Su participación tendrá un gran impacto en la mejora de la atención para todas las personas con cáncer de
la sangre. Visite LLS.org/Registry (en inglés) para obtener más información sobre el registro
y para inscribirse.
Acerca de la Sociedad de Lucha contra la Leucemia y el Linfoma
The Leukemia & Lymphoma Society® (LLS) es líder mundial en la lucha contra el cáncer. Misión de LLS: Curar la leucemia, el linfoma, la enfermedad de Hodgkin y el mieloma. LLS financia investigaciones sobre el cáncer de la sangre que salvan vidas en todo el mundo, brinda servicios de información y apoyo gratuitos y es la voz de todos los pacientes con cáncer de la sangre que buscan acceso a una atención de calidad, asequible y coordinada.
Fundada en 1949 y con sede en Rye Brook, NY, LLS tiene oficinas regionales en todos Estados Unidos y Canadá. Para obtener más información, visite www.LLS.org. Los pacientes deben comunicarse con el Centro de Recursos de Información de LLS al (800) 955-4572, de lunes a viernes, de 9 a. m. a 9 p. m., hora del este.
Para obtener información adicional, visite lls.org/lls-newsnetwork (en inglés). Síganos en Facebook, Twitter, e Instagram.
Contacto:
Irene Tung
Sociedad de Lucha contra la Leucemia y el Linfoma
Irene.tung@lls.org
(718)-414-7910
Referencias:
- Bakouny Z, Hawley JE, Choueiri TK et al. (2020). COVID-19 and cancer: current challenges and perspectives. Cancer Cell. 38: 629-646. doi.org/10.1016/j.ccell.2020.09.018.
- Vijenthera A, Gong IY, Fox TA et al (2020) Outcomes or patients with hematologic malignancies and COVID-19: a systemic review and meta-analysis of 3377 patients. Blood 136, 2881-2892. doi: 10.1182/blood.2020008824.